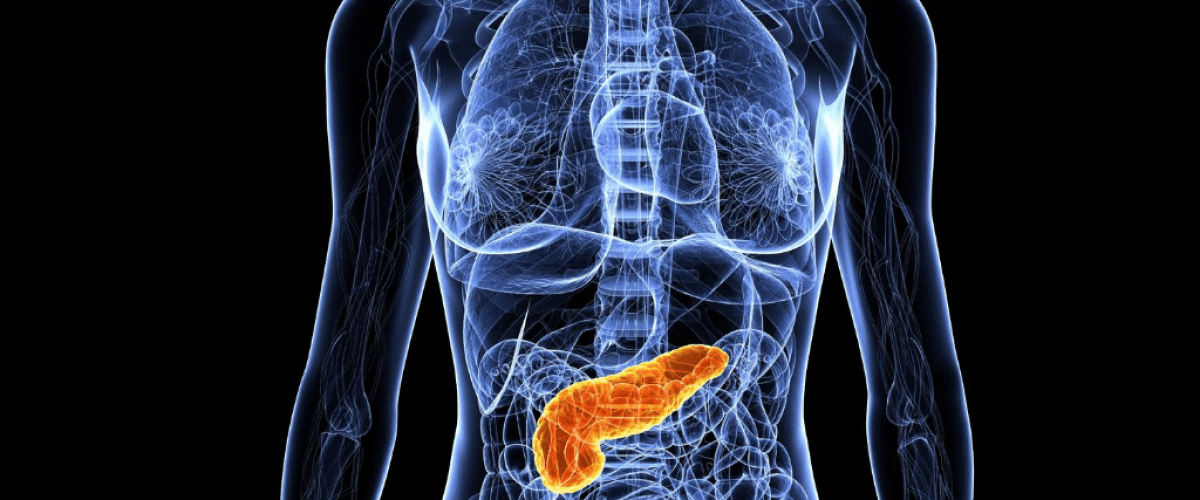
A pancreatite crônica é uma inflamação progressiva do pâncreas que não melhora ao longo de meses ou anos, ou que melhora e retorna frequentemente, podendo, portanto, levar a alterações permanentes na forma e no funcionamento do pâncreas, que é um órgão responsável por produzir enzimas que participam da digestão dos alimentos, além de insulina para regular os níveis de açúcar no sangue.
- O consumo de álcool e de cigarros são as duas das principais causas de pancreatite crônica.
- A dor abdominal pode ser contínua ou aparecer e desaparecer.
- O diagnóstico toma por base os sintomas, antecedentes de pancreatite aguda recorrente e uso de álcool e os resultados de exames de imagem e de função pancreática.
- O tratamento inclui evitar o consumo de álcool e cigarros, modificar a dieta, tomar suplementos de enzimas pancreáticas e medidas para alívio da dor
Causas da pancreatite crônica
Grande maioria dos de pancreatite crônica ocorrem devido a um consumo pesado de álcool. Pessoas que fumam também têm um risco maior de desenvolver pancreatite crônica.
Causas menos comuns de pancreatite crônica incluem doenças genéticas como por exemplo, fibrose cística, pancreatite hereditária ou pancreatite autoimune. Em casos raros, uma crise grave de pancreatite aguda causa a formação de tecido cicatricial (fibrose) permanente no pâncreas, que dá origem à pancreatite crônica. Em algumas pessoas, no entanto, a pancreatite crônica surge quando o duto pancreático fica bloqueado (obstruído) por cálculos ou um tumor.
Além disso, a pancreatite crônica também pode causar ao aumento dos níveis de açúcar no sangue, pois o pâncreas deixa de produzir insulina em quantidade suficiente, o que pode levar ao desenvolvimento da diabetes mellitus ou tipo 1.
Sintomas da pancreatite crônica
A dor abdominal, portanto, é um dos principais sintomas da pancreatite crônica. A intensidade da dor na parte superior do abdômen pode variar, e as exacerbações (surtos ou crises) podem durar muitas horas ou vários dias. Nos estágios finais da doença, a dor tende a ser constante. Sendo assim, a dor costuma piorar após as refeições e melhorar quando a pessoa se senta ereta ou se inclina para frente.
Conforme a pancreatite crônica avança e as células que secretam as enzimas digestivas são destruídas, a dor abdominal pode parar.
Como confirmar o diagnóstico
O diagnóstico da pancreatite crônica é feito pelo gastroenterologista por meio do exame físico, avaliação do histórico de saúde e hábitos de vida, além do hemograma completo e outros exames de sangue para avaliar a quantidade de enzimas do pâncreas e verificar a função dos rins e do fígado.
Além disso, o médico pode solicitar exame de fezes para testar os níveis de gorduras nas fezes, pois pode ser um sinal de que o corpo não está absorvendo bem os nutrientes da alimentação.
Ademais, outros exames que o médico pode pedir para confirmar o diagnóstico da pancreatite crônica são raio X, ultrassonografia, tomografia computadorizada ou ressonância magnética, que permitem verificar sinais de inflamação no pâncreas, além de um ultrassom endoscópico que permite ter imagens detalhadas do pâncreas.
Como é feito o tratamento
O tratamento para pancreatite crônica é feito por um gastroenterologista com o objetivo de aliviar a dor e melhorar o funcionamento do trato digestivo, podendo ser indicado o uso de remédios, cirurgia ou alterações na dieta. São alguns deles:
Alterações na dieta
A dieta para pancreatite crônica deve ser feita com orientação do médico ou nutricionista que devem indicar uma alimentação pobre em gorduras. Sendo assim, deve-se evitar frituras, bolos ou salgadinhos, pois estes alimentos necessitam das enzimas produzidas pelo pâncreas para serem corretamente digeridos.
Remédios
Os remédios que o gastroenterologista pode indicar são analgésicos ou anti-inflamatórios, como paracetamol ou tramadol para reduzir a inflamação e aliviar a dor. Nos casos de pancreatite crônica causada por doenças autoimunes, pode ser indicado o uso de corticóides.
Além disso, nos casos em que surgem complicações da pancreatite crônica, como diabetes, o médico pode ainda indicar o uso de insulina para controlar os níveis de açúcar no sangue.
Terapia endoscópica
A terapia endoscópica pode ser feita pelo médico para remover pedras ou para corrigir alterações dos canais ou ductos do pâncreas. O objetivo, portanto, é aliviar a dor causada pela pancreatite crônica.
Nos casos de pedra nos ductos ser muito grande, pode ainda ser indicado o tratamento com litotripsia. Esse tratamento consiste em fragmentar as pedras em pequenos pedaços para que sejam eliminadas mais facilmente do corpo, aliviando a dor.
Cirurgia
A cirurgia é, portanto, indicada nos casos em que os outros tratamentos não foram eficazes para aliviar a dor. Sendo assim, pode ser feita para remover parte do pâncreas, para retirar pedras que estejam obstruindo os canais ou ductos pancreáticos, ou até mesmo para corrigir estreitamentos dos ductos do pâncreas.
Bloqueio nervoso
Ademais, o bloqueio nervoso pode ser feito pelo médico através de uma endoscopia ou utilizando o ultrassom para guiar a localização exata do nervo, e assim aplicar remédios corticóides ou analgésicos para aliviar a dor de forma temporária.